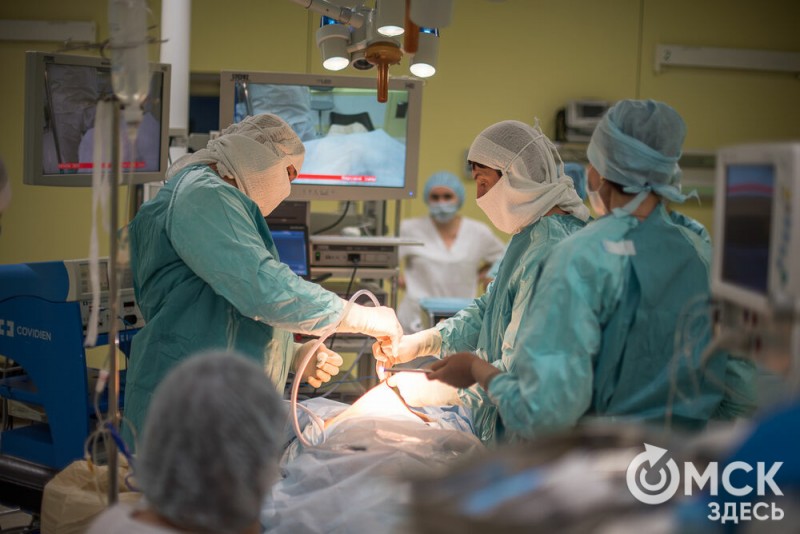
КРАСНОЕ МЯСО И АЛКОГОЛЬ. ОНКОЛОГ О ПРИЧИНАХ РАЗВИТИЯ РАКА ПРЯМОЙ КИШКИ
Колоректальный рак занимает третье место в мире по распространённости. Чаще встречается только рака лёгких и рак груди. Причин, из-за которых может возникнуть онкология в прямой кишке, много, однако одна из главных – неправильное питание и малоподвижный образ жизни. Доктор медицинских наук, онколог Арсен Расулов провёл в Омске мастер-класс по лапараскопической хирургии. Операция выполняется при помощи специального оборудования через четыре небольших прокола брюшной полости, в то время как при традиционных подходах требуются большие разрезы. После операции врач рассказал «Омск Здесь», как избежать заболевания и какие способы лечения колоректального рака существуют. – Какие есть факторы риска развития колоректального рака? – Необходимо различать разные формы онкологии. Существует наследственная форма, которая обусловлена различными мутациями в гене, но её частота не превышает 10 %. И есть так называемый спорадический рак прямой кишки, именно он возникает у пациентов с неотягощённым диагнозом, со здоровыми в этом плане родственниками. В этой ситуации правомочно говорить о факторах риска развития колоректального рака. Из известных: хронические фоновые заболевания толстой кишки, воздействие канцерогенов, которые могут спровоцировать рост полипов, большие объёмы употребления красного мяса, консервированной пищи. Кроме этого, приём алкоголя, предположим, потребление больше 30 граммов эквивалента чистого алкоголя в сутки приводит к развитию рака толстой кишки. Исследованиями доказана взаимосвязь между характером пищи и развитием колоректального рака и рака желудка. В то же время физическая активность, большое потребление клетчатки благоприятно скажутся на состоянии кишечника. – Какова распространённость колоректального рака в России и в мире? – К сожалению, этот недуг скоро выйдет на второе место в мире и в России по распространённости. Если говорить в цифровых аналогиях, то это около 70 тысяч заболевших за последний год в нашей стране, из них у 32 тысяч диагностировался рак прямой кишки и у 38 тысяч – опухоль ободочной. Эти цифры, к сожалению, растут. Причём несколько лет назад показатель не превышал 60 тысяч. Это говорит о том, что проблема требует решения в виде внедрения различных скрининговых программ и профилактических обследований. – На какой стадии чаще всего выявляется заболевание и как его можно обнаружить? – Чаще всего диагностируется 3-4 стадия рака, поэтому необходимо уделять особое внимание выявлению заболевания на ранних стадиях. Эта болезнь очень хорошо предупреждается и прогнозируется. То есть, если людям, которые имеют риски заболевания этой опухоли, проводить скрининговые профилактические мероприятия, то практически с 95 % вероятностью можно предотвратить этот грозный недуг. Спорадические формы рака развиваются из доброкачественных полипов. Мы можем удалить его и не дожидаться развития злокачественных процессов. – Насколько хорошо лечится рак прямой кишки? – Всё зависит от стадии. Когда мы говорим о ранних раках, мы можем малыми силами и более дешёвыми методами излечить эту болезнь, не прибегая к лучевой и химиотерапии. Более того, если это рак на ранней стадии, то можно вылечить человека путём выполнения внутрипросветного эндоскопического исследования и соответствующей процедуры по удалению полипа с начальными признаками перерождения. – В чём уникальность операции, которую мы увидели сегодня? – Дело в том, что сами по себе операции по удалению рака прямой кишки всегда считались сложными, потому что сопровождались большой кровопотерей, травмой для больного. Для того чтобы получить доступ к органам малого таза, необходимо было выполнять большой разрез. Такой метод являлся тяжёлым и для пациента, и для хирурга. При помощи новых технологий мы делаем ту же самую операцию, но внутри, в животе человека. Мы используем все преимущества и делаем это с минимальными травмами для пациента. По объёмам выполнения это та же самая операция, при этом по безопасности для пациента и по онкологической эффективности этот метод ничем не уступает традиционному. После этих операций больной быстро восстанавливается. Представьте, несколько лет назад человек переносил большую радикальную операцию, выполненную открытым способом. Тогда были другими и методы лечения, и методы ведения таких пациентов – они лежали несколько дней, доктор не разрешал им вставать, им не давали есть и пить, кололи антибиотиками и постоянно ставили капельницы. Соответственно, на 4-5 день человек только начинал вставать, и в дальнейшем у таких пациентов была масса проблем с тем, что кишечник не восстанавливался, часто возникала тошнота и рвота. Сейчас подход к лечению принципиально изменился: вечером после операции мы уже сажаем пациентов, они получают адекватное обезболивание. Человек в этот же вечер пьёт воду, на следующий день уже может принимать питательные смеси, бульоны. Мы всячески стимулируем человека к тому, чтобы он самостоятельно вставал и ходил около кровати. Через 6-7 дней такие пациенты могут отправиться домой на своих ногах.