
Здравствуйте! Меня зовут Расулов Арсен Османович, я хирург-онкопроктолог с более чем 30-летним стажем практики. Основываясь на своем профессиональном опыте, я расскажу вам о раке толстой кишки - что это такое, какие у него симптомы, как проводится диагностика и лечение.
Материал носит ознакомительный характер и не заменяет консультацию врача. Самостоятельно ставить диагноз и выбирать лечение по этой статье нельзя — при подозрении на заболевание запишитесь на очный приём.
Чаще развивается из аденоматозных полипов; удаление полипов предотвращает рак.
Тесты на скрытую кровь и колоноскопия снижают смертность, выявляя предрак и ранние стадии.
Красное/переработанное мясо, ожирение, алкоголь, курение ↑ риск; клетчатка и активность ↓.
Рак толстой кишки - это злокачественное заболевание, при котором клетки слизистой оболочки кишки начинают бесконтрольно расти, образуя опухоль. Заболевание чаще всего начинается постепенно и на ранних стадиях может никак себя не проявлять. По мере роста опухоль может прорастать стенку кишки, вовлекать соседние органы и давать метастазы.
Патология широко распространена в мире - ежегодно выявляют почти 2 миллиона новых случаев. В России рак толстой кишки находится на третьем месте по частоте среди онкологических диагнозов - каждый год около 70 000 случаев. При этом болезнь все чаще встречается у людей моложе 50 лет, поэтому так важна своевременная диагностика.
Когда я говорю о раке толстой кишки, важно понимать: это не одно и то же заболевание по проявлениям. Толстая кишка состоит из нескольких отделов, и опухоли в них могут вести себя по-разному. От локализации напрямую зависят симптомы, скорость появления жалоб и момент, когда человек обращается к врачу.
Толстая кишка включает слепую кишку, восходящую, поперечную, нисходящую, сигмовидную и прямую кишку. Опухоль может возникнуть в любом из этих участков, и именно поэтому клиническая картина так сильно различается у разных пациентов.
В правых отделах кишки (слепая и восходящая) просвет широкий, а содержимое более жидкое. Здесь опухоль может долго расти почти бессимптомно. Чаще всего я вижу такие проявления, как слабость, быстрая утомляемость, снижение гемоглобина. Кровь в стуле обычно не заметна невооруженным глазом, поэтому пациенты долго не связывают свое состояние с кишечником. Такие опухоли нередко выявляются уже на более поздних стадиях.
В левых отделах (нисходящая и сигмовидная кишка) ситуация другая. Просвет кишки уже, кал плотнее, поэтому даже небольшая опухоль быстрее нарушает прохождение содержимого. Здесь чаще появляются запоры, чередование запоров и поносов, ощущение неполного опорожнения, боли внизу живота. Кровь в стуле обычно видна, что заставляет пациентов раньше обращаться за помощью.
Ранние симптомы:
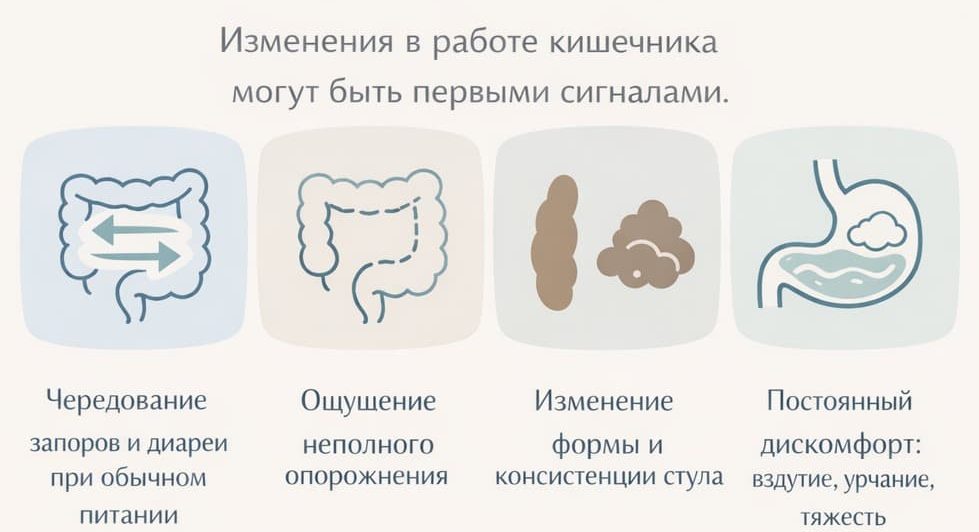
Поздние симптомы:
Я всегда подчеркиваю: рак толстой кишки редко начинается с сильной боли. Чаще это небольшие, но стойкие изменения, которые повторяются изо дня в день. Если такие симптомы сохраняются несколько недель, их нельзя игнорировать - требуется обследование.
На приеме я часто слышу фразы вроде "это у меня точно геморрой" или "у меня синдром раздраженного кишечника, я давно с ним живу". Проблема в том, что по жалобам эти состояния действительно могут напоминать друг друга. Но есть принципиальные отличия, которые важно знать.
Самое опасное - самоуспокоение без обследования. Ни по внешнему виду крови, ни по характеру стула нельзя надежно исключить рак. Это можно сделать только после диагностики.
| Состояние | Типичные проявления | Что важно понимать |
|---|---|---|
| Геморрой | Алая кровь на туалетной бумаге или поверхности кала, чаще без изменений стула | Геморрой не вызывает анемию и не меняет форму кала. Наличие крови не исключает рак |
| Полипы кишечника | Часто вообще без симптомов | Полипы - предраковое состояние. Их удаляют, даже если ничего не беспокоит |
| Синдром раздраженного кишечника (СРК) | Боли, вздутие, нестабильный стул | СРК не дает кровотечений и снижения гемоглобина |
| Рак толстой кишки | Кровь в кале, изменение стула, анемия, слабость, потеря веса | Симптомы нарастают постепенно и не проходят сами |
В своей практике я не раз видел пациентов, у которых геморрой или СРК действительно были, но параллельно развивалась опухоль, и она долго оставалась незамеченной. Одно заболевание не исключает другое.
Я всегда объясняю: если появилась кровь в кале, стойкие изменения стула или снижение гемоглобина, нельзя ограничиваться предположениями. Даже если диагноз кажется очевидным, его нужно подтвердить обследованием. Только так можно быть уверенным, что за симптомами не скрывается более серьезная проблема.
Когда мы говорим о причинах рака толстой кишки, важно честно разделять факторы на две группы. Есть вещи, на которые человек повлиять не может, и есть те, которые напрямую связаны с образом жизни. В своей практике я всегда проговариваю это отдельно, чтобы не создавать ложного чувства вины и, наоборот, не упускать реальные точки профилактики.
Развитие колоректального рака - это сложный процесс, в котором участвуют несколько факторов:
Изменение питания, отказ от курения, умеренная физическая активность и регулярные обследования реально снижают риск или позволяют выявить заболевание на ранней стадии, когда лечение наиболее эффективно.
Наиболее частой формой колоректального рака является аденокарцинома, которая составляет примерно три четверти всех случаев заболевания. Помимо этого, встречаются и другие, менее распространенные типы опухолей:
Опухоли толстой кишки также различаются по характеру роста. Экзофитные новообразования растут в просвет кишечника, образуя похожие на полипы структуры. Эндофитный рак, напротив, прорастает вглубь кишки, постепенно распространяясь по ее окружности. Нередко встречаются и смешанные формы, сочетающие оба типа роста.
Клиническая картина проявляется по-разному и зависит от расположения опухоли. При правосторонней локализации часто развивается токсико-анемическая форма, для которой характерны общая слабость, повышение температуры и снижение гемоглобина в крови - следствие интоксикации организма продуктами распада опухоли.
При поражении левых отделов кишечника наблюдается обтурационная форма:
Энтероколитическая форма имитирует расстройство пищеварения с чередованием запоров и диареи, а диспепсическая проявляется чаще болью с дискомфортом в животе.
Реже встречается псевдовоспалительная форма, которая маскируется под воспалительный процесс в брюшной полости, и бессимптомная (опухолевая) форма, когда новообразование обнаруживается случайно при обследовании.
В большинстве случаев рак толстой кишки не возникает внезапно. В своей практике я часто вижу один и тот же путь развития заболевания - от доброкачественного полипа к злокачественной опухоли.
Полипы - это разрастания слизистой оболочки кишечника. Сами по себе они не являются раком и долгое время могут никак не проявляться. Человек чувствует себя нормально, ничего не болит, жалоб нет. Именно поэтому полипы часто обнаруживаются случайно, при профилактической колоноскопии.
Со временем часть полипов может изменяться. В их клетках постепенно накапливаются генетические поломки, нарушается контроль деления, и полип начинает перерождаться в опухоль. Этот процесс занимает годы, иногда 5-10 лет и больше. Быстрое развитие бывает, но это скорее исключение, чем правило.
Именно поэтому колоноскопия играет двойную роль. Это не только метод диагностики, но и реальная профилактика рака. Во время исследования врач может обнаружить и удалить полип еще до того, как он стал злокачественным. По сути, мы прерываем болезнь до того, как она началась.
Для определения степени распространения рака кишечника используют международную систему TNM. Она учитывает три основных параметра:
На основе этой системы выделяют четыре стадии заболевания:
Коварство заболевания в том, что на ранних стадиях симптомов нет или они не выражены. Опухоль может развиваться долгое время, ничем себя не проявляя. Поэтому после 50 лет важно регулярно проходить профилактические обследования.
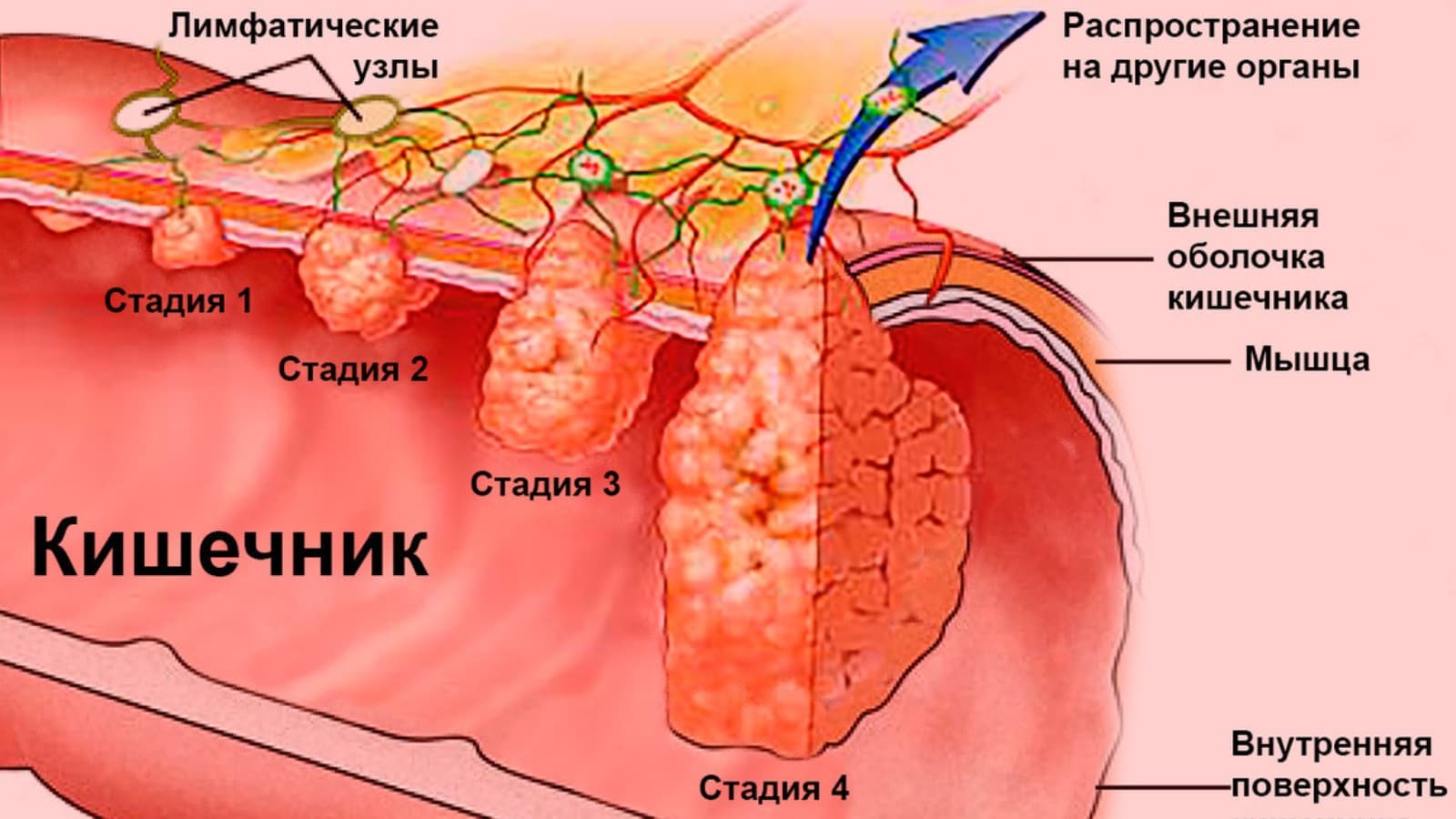
По мере роста опухоли состояние ухудшается. При большом размере новообразования развивается кишечная непроходимость, требующая экстренной медицинской помощи. В некоторых случаях может произойти перфорация стенки кишки с развитием перитонита. Кровотечения из опухоли часто приводят к анемии, которая проявляется слабостью, бледностью и головокружениями.
При распространении заболевания по брюшине развивается асцит - скопление жидкости в животе. При метастазах в печень могут возникать боли в правом подреберье и желтуха, в легкие - одышка и кашель, в кости - боли и переломы, в мозг - неврологические нарушения. Каждая из этих ситуаций требует особого подхода в лечении.
Для точной постановки диагноза и определения стадии заболевания важен комплексный подход. Диагностика начинается с консультации врача-колопроктолога или онколога, который анализирует жалобы пациента, собирает анамнез, анализирует факторы риска.
Важна на начальных этапах обследования. Наиболее доступным и распространенным методом скрининга является иммунохимический тест кала на скрытую кровь (iFOBT, FIT). Тест помогает выявить невидимое глазом кровотечение, которое выступает одним из ранних признаков опухоли. При положительном результате назначается более углубленное обследование. Общий анализ крови позволяет обнаружить анемию - частый спутник колоректального рака, возникающий из-за хронической кровопотери. В некоторых случаях рекомендуют анализ на онкомаркеры. Хотя их не используют для первичной диагностики, они помогают в мониторинге лечения и выявлении возможных рецидивов.
Позволяют визуализировать опухоль и определить ее характеристики. Для этого применяется колоноскопия - процедура, позволяющая осмотреть всю внутреннюю поверхность толстой кишки с помощью гибкого эндоскопа. Также может быть назначена ректороманоскопия - эндоскопическое исследование прямой кишки и нижнего отдела сигмовидной кишки с помощью специального прибора (ректороманоскопа).
Во время исследования врач может не только обнаружить подозрительные образования, но и провести биопсию - взять образцы ткани для последующего гистологического анализа. Для пациентов, которым колоноскопия противопоказана или трудновыполнима, существует альтернатива - КТ-колонография (виртуальная колоноскопия).
Для уточнения диагноза используют различные методы визуализации:
Окончательный диагноз ставят только после гистологического исследования образцов ткани, полученных при биопсии. Врач изучает клеточную структуру опухоли, определяет ее тип, степень дифференцировки и другие важные характеристики, которые влияют на выбор тактики лечения.
Основной и самый эффективный метод лечения колоректального рака у мужчин и женщин — хирургическая операция. Ее цель - полностью удалить опухоль и близлежащие лимфоузлы. Сегодня часто применяется малотравматичная лапароскопическая хирургия, которая позволяет снизить риск осложнений.
Типы операций при раке толстой кишки:
Возможно вам будет интересно узнать больше об операциях при раке толстой кишки.
Другие методы используются до или после операции, а также если операция невозможна:
Решение о выборе методов всегда принимает консилиум врачей индивидуально для каждого пациента.
Прогноз зависит от стадии, на которой выявили заболевание, и от эффективности проведенного лечения. Проследим динамику 5-летней выживаемости:
Важны также общее состояние здоровья, возраст пациента и ответ опухоли на терапию.
| Стадия | Что происходит | Ориентировочный прогноз | Основной подход к лечению |
|---|---|---|---|
| I | Опухоль ограничена слизистой или подслизистой, не выходит за пределы кишки | Благоприятный | Хирургическое удаление опухоли, часто без дополнительного лечения |
| II | Опухоль прорастает стенку кишки, но без поражения лимфоузлов | Благоприятный при своевременном лечении | Операция, в ряде случаев дополнительная химиотерапия |
| III | Поражены регионарные лимфатические узлы | Зависит от объема поражения и ответа на лечение | Операция в сочетании с химиотерапией |
| IV | Есть отдаленные метастазы | Индивидуальный, зависит от распространенности | Комбинированное лечение: хирургия, лекарственная терапия, иногда паллиативные вмешательства |
После завершения основного лечения у пациентов почти всегда возникает ощущение, что самый сложный этап позади. Отчасти это так, но на этом работа не заканчивается. Моя задача на этом этапе - не только контролировать состояние, но и помочь человеку вернуться к нормальной жизни без постоянного страха и неопределенности.
Наблюдение после лечения всегда индивидуально, но есть общая логика. В первые годы риск рецидива выше, поэтому контроль более частый.
Обычно я рекомендую:
Цель наблюдения - не искать проблему на позднем этапе, а заметить изменения тогда, когда с ними еще можно эффективно работать.
Пациенты часто спрашивают, может ли болезнь вернуться. Такой риск действительно существует, но он сильно зависит от стадии, объема лечения и биологических особенностей опухоли. Я всегда объясняю так: регулярное наблюдение не означает, что мы чего-то ждем плохого. Это способ сохранить контроль над ситуацией и вовремя отреагировать, если что-то начнет меняться.
После лечения толстой кишки организму требуется время на адаптацию. В первые месяцы могут быть изменения стула, чувствительность к определенным продуктам, быстрая утомляемость. Это нормально.
Я обычно советую:
Цель не в жестких ограничениях, а в стабильной и предсказуемой работе кишечника.
Сроки возвращения к работе зависят от объема операции и общего состояния. Многие пациенты возвращаются к привычной активности постепенно, без резких нагрузок.
Важно понимать: после лечения рака толстой кишки можно и нужно жить обычной жизнью. Работа, поездки, физическая активность, социальная жизнь - все это возможно. Наблюдение у врача не должно становиться центром жизни, оно лишь помогает сохранить ее качество.
Я всегда говорю: цель лечения - не просто убрать опухоль, а вернуть человека к полноценной жизни. При правильном наблюдении и внимании к себе это в большинстве случаев удается.
Общее правило простое: любые для вас нетипичные симптомы кишечника, сохраняющиеся дольше 3-4 недель, - веский повод обратиться к врачу как можно раньше.
Запишитесь к врачу в ближайшее время, если заметили кровь или слизь в стуле, «карандашный»/«ленточный» стул, стойкое изменение стула более 3-4 недель (запоры, диарея, их чередование), необъяснимую потерю веса, выраженную усталость, снижение аппетита, вздутие или тупые/спастические боли в животе, а также при выявлении железодефицитной анемии без очевидной причины.
Обратите внимание на изменение привычек кишечника (запор или диарея), кровь в стуле, боли в животе, беспричинную потерю веса и слабость. При их появлении обязательно обратитесь к врачу.
На ранних стадиях обнаружить рак помогут такие инструментальные методы как колоноскопия, ректоскопия. Новообразования прямой кишки диагностируют пальцевым ректальным исследованием. Они дополняются лабораторными анализами и тестами на онкомаркеры.
Нет. При раннем обнаружении рак толстой кишки имеет благоприятный прогноз. Даже на поздних стадиях современная терапия часто позволяет контролировать болезнь и продолжить активную жизнь.
Главное - тщательно очистить кишечник специальным раствором по инструкции врача. За несколько дней соблюдайте бесшлаковую диету. Сама процедура проходит под седацией и безболезненна.
Московская область, Одинцовский городской округ, Лапино, 1-е Успенское шоссе, 111